心脏灌流实验总做不好怎么办?
时间:2025-04-15 阅读:827
心脏灌流通过体循环灌注清除血液并固定组织,旨在消除血液对后续分子生物学或组织学分析的干扰,同时维持组织形态完整性。其核心原理基于循环系统模拟,优先选择体循环路径(左心室→主动脉→全身→右心房)而非肺循环,以确保全身血液清除效率(残留率降低至5%以下,肺循环残留率可达20%)。
该模型尤其适用于心血管疾病、神经退行性疾病及肿瘤微环境研究。
1. 关键耗材与试剂
① 麻醉剂:三溴乙醇(1.25%,0.2 mL/10 g)是常用选择,但戊巴比妥钠(50 mg/kg)麻醉稳定性更高,尤其适用于需延长麻醉时间的实验。
② 固定液:4%多聚甲醛(pH 7.4,渗透压280-320 mOsm/L)需现配现用,避免甲酸生成导致的组织自发荧光增强;改良Davidson固定液(乙醇-甲醛-冰醋酸)可减少组织脆化。
③ 导管与针头:推荐25G-27G钝头针,减少心室穿孔风险;硅胶导管柔韧性更佳,适合小鼠心脏解剖结构。
2. 设备参数
① 蠕动泵:梯度调节流速(生理盐水15 mL/min→固定液10 mL/min),模拟体循环压力(左心室收缩压约100 mmHg)。
② 恒温解剖台:维持小鼠体温37℃,避免低温引发的血管收缩影响灌流效果。
基础的实验步骤很多文献及网络的文章都有,在这里小编将这些环节需要注意的优化细节重点展开下。
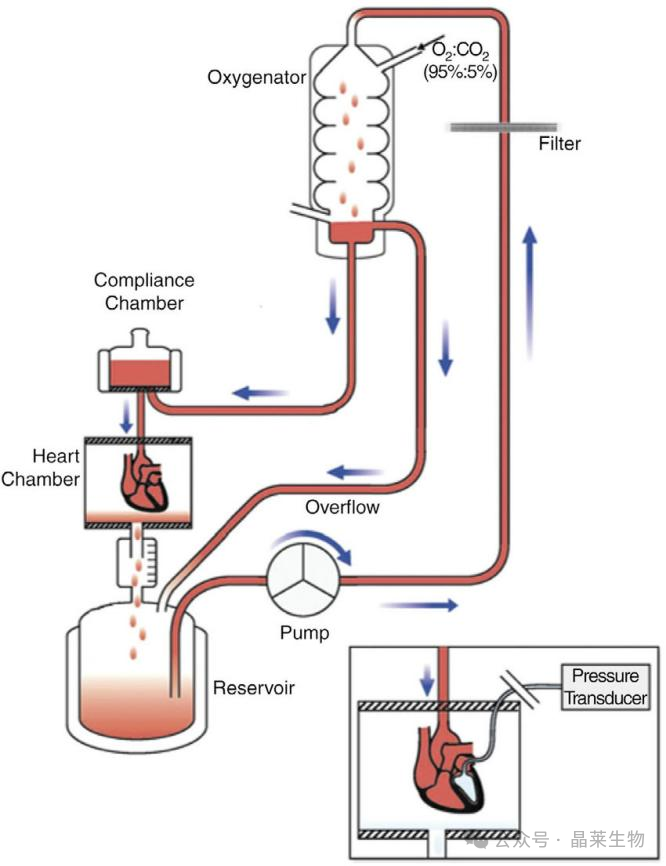

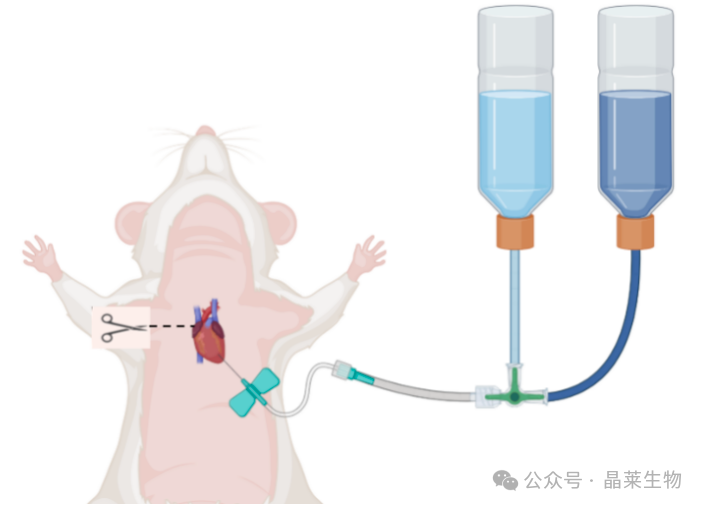
离体心脏灌流装置及非离体心脏灌流示意图
1. 麻醉深度控制
判断标准:除捏尾尖无反应外,呼吸频率需<50次/min,瞳孔散大固定,避免麻醉过深导致呼吸抑制。
2. 胸腔暴露技巧
解剖路径:沿肋弓下缘剪开横隔膜,避免损伤肺脏;剪断肋骨后使用止血钳撑开胸腔,充分暴露心脏。
3. 灌流操作细节
① 生理盐水灌流:持续至肝脏和四肢变白(约3 min),流速15 mL/min,确保血液完全清除。
② 固定液切换:灌流前1 min生理盐水冲洗管路,防止多聚甲醛与残留血液反应生成沉淀。
③ 灌流有效性验证:观察肌肉收缩(膈肌颤动)和尾巴摆动,提示灌流液循环畅通。
4. 组织保存策略
短期保存:4%多聚甲醛4℃保存≤7天,长期建议梯度脱水后石蜡包埋或-80℃冷冻。
1. 针头定位与操作
① 左心室进针:针头斜面朝上,轻推生理盐水确认无阻力(若遇阻力可能误入右心室或刺穿室间隔)。
② 肺循环误灌注:表现为灌流液自肺动脉流出,需立即调整针头位置或降低流速。
2. 灌流速度与压力
压力匹配:蠕动泵压力需与左心室收缩压(约100 mmHg)匹配,过高易导致肺水肿或血管破裂。
3. 组织降解防控
固定液渗透时间:肝脏变硬为终止标准(约5 min),过度灌流导致组织脆化,影响切片质量。
1. 病理分析
① H&E染色:评估心肌纤维排列、肺泡结构完整性,参照指标包括细胞核固缩率、间质水肿面积。
② 免疫荧光:检测血管内皮标志物(CD31)、炎症因子(TNF-α、IL-6)定位,需设置自发荧光阴性对照。
2. 分子生物学检测
① Western Blot:定量凋亡相关蛋白(Caspase-3、Bcl-2/Bax比值)、氧化应激标记(SOD2、GPx活性)。
② RNA-seq:分析缺血再灌注损伤通路基因(HIF-1α、NF-κB),需以灌流前组织为基线对照。
3. 功能学评估
离体心脏灌流(Langendorff法):评估冠脉流量(正常值约5-8 mL/min/g)及药物反应(如肾上腺素增加收缩力30%-50%)。
1. 核心通路
① 缺血再灌注损伤:HIF-1α/VEGF通路促进血管新生,NLRP3炎症小体激活介导心肌细胞焦亡。
② 氧化应激:NOX2/4-ROS轴驱动线粒体损伤,NRF2/KEAP1通路调控抗氧化反应。
2. 疾病模型构建
① 心肌梗死:冠状动脉结扎后灌流评估再灌注损伤,靶向干预HIF-1α可减少梗死面积30%-40%。
② 阿尔茨海默病:结合颈总动脉结扎,研究脑缺血诱导的β-淀粉样蛋白沉积及血脑屏障破坏。
③ 肿瘤免疫微环境:清除血液后分析肿瘤相关巨噬细胞(TAMs,CD68+/CD163+)浸润与PD-L1表达相关性。
关于晶莱